Räddningshälsan Stockholm AB
En företagshälsovård specialiserad för räddningstjänsten
Postadress:
Box 1113
131 26
Nacka Strand
Besöksadress:
Cylindervägen 18
131 52
Nacka Strand
Kontakt: Hillevi Söderberg
E-post: hillevi.soderberg@raddningshalsan.se
Tel: 08-410 136 04
Mån-fre 08:00-15:30
Arbets – EKG.
Innan anställning där rökdykning ingår skall arbets–EKG utföras enligt Arbetsmiljöverkets Författnings Samling (AFS 2005:6 : Medicinska kontroller i arbetslivet). Därefter skall arbets–EKG utföras med jämna tidsintervall beroende på ålder:
< 40 år Vart 5:e år
40 - 50 å Vartannat år
50 år > Varje år
Arbets–EKG undersökningen syftar till att undersöka hjärtats arbetsförmåga samt se att det ej föreligger sjukliga förändringar som kan innebära fara vid det hårda arbete i varm miljö som rökdykning kan innebära.
Syftet med arbets–EKG:t är dock inte att se att testpersonen har tillräcklig kondition och arbetsförmåga för rökdykning. Detta kontrolleras istället varje år med gångbandtest i full utrustning för rökdykning enligt AFS!!
Genom att titta på arbetspuls vid en viss belastning erhålles en viss indikation på testpersonens kondition. Det är dock viktigt att förstå att man ej kan jämföra puls vid viss belastning för olika personer och därav dra slutsats om deras kondition! Däremot kan man jämföra med egna tidigare värden för att se om konditionen är densamma eller om den förändrats på något sätt sedan föregående undersökning.
Vid arbets – EKG registreras hjärtats egna elektriska aktivitet genom att man placerar elektroder på olika ställen på kroppen enligt ett speciellt schema. Oavsett var i världen tidigare EKG utförts skall man kunna jämföra med det som nu erhålles.
För att få god kontakt med elektroderna krävs att huden är slät. Därför måste man ofta raka bort hår där elektroderna skall placeras och ibland måste man också slipa bort döda hudceller. Elektroderna vi använder är engångsmaterial och är utformade för att ge så bra impulsöverföring som möjligt.
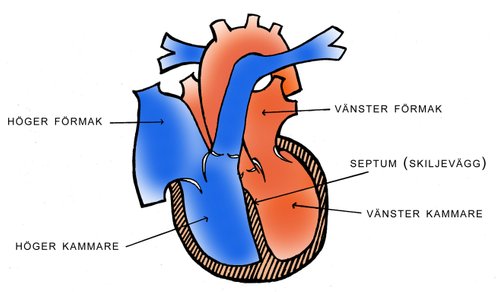
Hjärtat består funktionellt av 2 seriekopplade pumpar.
Genom att hjärtats klaffar fungerar som backventiler kan blodet bara flyta i en riktning.
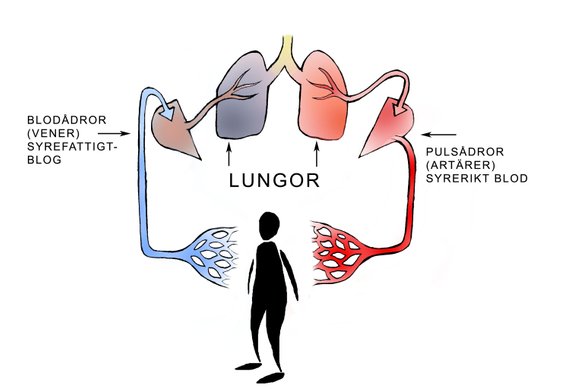
Blodet från höger hjärta går till lungorna för att syresättas, medan bloden från vänster hjärta pumpas ut till hela kroppen för att syresätta muskler och andra inre organ (alla kroppens celler behöver syre för att överleva och fungera normalt). Eftersom det krävs högre tryck att transportera ut blod i kroppen än att sända det till lungorna är muskelväggen i vänster hjärta tjockare än i höger hjärta.
Vardera hjärthalvan består av två hålrum - förmak (atrium) och kammare (ventrikel). Mellan de två hjärthalvorna skall det finnas en intakt skiljevägg (septum).
Schematiskt kan blodflödet i kroppen illustreras på följande sätt:
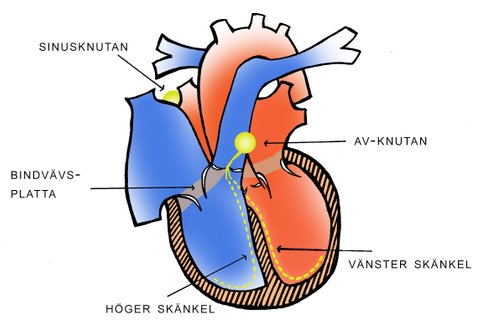
Ett hjärtslag börjar genom att det uppstår en elektrisk impuls högst upp över höger förmak, den s. k. sinusknutan (SA – knutan).
Från sinusknutan leds den elektriska impulsen vidare vidare över förmaken och vartefter impulsen går fram drar muskelcellerna ihop sig.Det innebär att det blod som kommit till förmaket pressar ned mot respektive kammare.
För att den elektriska impulsen skall ledas vidare måste den passera ett visst område i septum mellan förmak och kammare – den s. K. AV – knutan. Övriga delar av skiljeväggen mellan förmak och kammare leder ej elektrisk aktivitet. Eftersom där finns en isolerande bindvävsplatta.
Från AV – knutan leds den elektriska impulsen vidare ned i skiljeväggen genom två skänklar till vardera hjärthalvan och vartefter impulsen går fram dras hjärtmusklerna samman så att blodet pressas framåt för att till slut lämna kammaren på väg till lungorna (höger hjärta) eller kroppen som helhet (vänster hjärta).
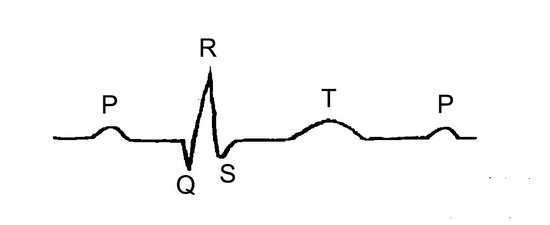
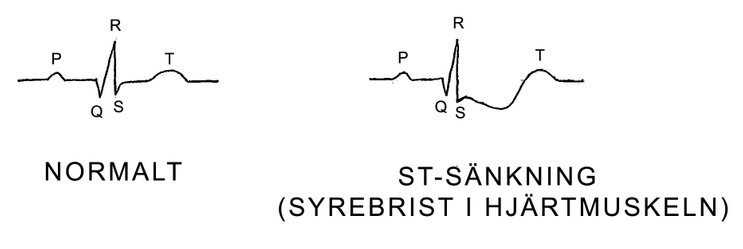
För att hjärtat skall pumpa normalt måste den elektriska impulsen gå denna väg. På EKG – kurvan följer man den elektriska impulsens fortplantning i hjärtat och den kan se ut så här:
P : den elektriska impulsen uppstår i sinusknutan.
PQ : den elektriska impulsen leds fram till AV – knutan.
QRS : den elektriska impulsen leds från AV – knutan genom skänklarna ut till alla delar av hjärtmuskeln.
T : återhämtningsfas så att en ny impuls kan uppstå
Extraslag : Alla hjärtmuskelceller har potential för att ge upphov till elektriska impulser som kan ledas vidare.
SVES (supraventrikulära extraslag) kan uppstå var som helst över förmaken och har ingen praktisk betydelse eftersom endast de impulser som går via AV–knutan når ner i kamrarna.
Förmaksflimmer Vid förmaksflimmer uppstår många elektriska impulser över olika delar av förmaken ofta mer än 200 impulser/min. Vilka av dessa impulser som leds över till kamrarna blir helt slumpmässigt varför ett förmaksflimmer kännetecknas av en helt oregelbunden rytm, men QRS komplexen blir normala.
Den oregelbundna pulsen vid ett förmaksflimmer kan vara helt normal, men det kan också föreligga en mycket hög puls (upp mot 200!)
Ett förmaksflimmer upplevs många gånger inte alls av den drabbade men ibland upplevs (främst i vila) den oregelbundna rytmen och en pirrande obehagskänsla i bröstet.
Ett förmaksflimmer är i sig själv ej livshotande, men kan ge upphov till att blodproppar lossnar och transporteras med blodströmmen. Risken för t. ex. stroke (p. g. a. blodpropp som fastnar i hjärnan) ökar markant vid ett förmaksflimmer.
Behandling innebär att man försöker ge en kraftig elektrisk impuls över hjärtat – så kraftig att alla hjärtats egna impulser slås ut. Man ger därmed hjärtat en chans till omstart och hoppas då att normal sinusrytm inträder (defibrillation). Om upprepade defibrillationer ej ger upphov normal regelbundenhet kan rytmbromsande läkemedel användas (t. ex. betablockerare ). Sådana mediciner används ofta också för att förhindra att flimmret återkommer.
Uppskattningsvis har c:a 50.000 svenskar förmaksflimmer kontinuerligt eller periodvis utan att själva veta om det! Det är därför inte helt ovanligt att vi upptäcker ett förmaksflimmer i samband med den årliga hälsoundersökningen.
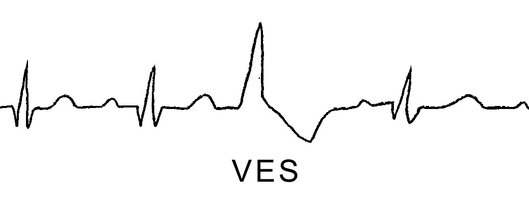
VES (ventrikulära extraslag): medan förmaksextraslag egentligen inte stör hjärtats pumpfunktion innebär ett kammarextraslag alltid ett ineffektivt hjärtslag eftersom hjärtat drar ihop sig i fel ordning så att blodet inte pressas framåt.
Enstaka kammarextraslag är inget ovanligt fynd. Ibland kan man spåra orsaken till en tidigare hjärtmuskelskada t. ex. efter en hjärtmuskelinflammation.
VES som noteras i vila men försvinner i ansträngning betraktas som godartade, medan VES som dyker upp vid ansträngning har en allvarligare karaktär.
Kommer fler VES i rad (”kopplade VES”) betraktas de dock alltid som allvarliga eftersom det kan vara ett förstadium till ett kammarflimmer och kräver därför en fortsatt utredning.
Kammarflimmer: Vid ett kammarflimmer uppstår alla elektriska impulser felaktigt över hjärtats kamrar, och alla hjärtslag blir därför ineffektiva! Ett kammar flimmer innebär således ett funktionellt hjärtstopp!
Om detta skulle inträffa måste man så snabbt som möjligt försöka få igång en blodcirkulation som ger syrerikt blod till hjärnans celler (redan efter ett par minuter börjar annars hjärnceller dö!). Vid HLR (hjärt-lung-räddning) använder man hjärtat som en mekanisk pump genom att trycka på bröstkorgen.
Den effektiva behandlingen är oftast att defibrillera på samma sätt som vid förmaksflimmer. Idag finns en halvautomatisk defibrillator vid många räddningstjänster och även på många offentliga platser och industrier finns det tillgång till defibrillatorer.
Vid ett kammarflimmer erhålles ett EKG som ej uppvisar några likheter med ett normalt EKG.
Ledningshinder: Gamla skador mot hjärtmuskeln och impulsens ledningsväg kan tvinga impulsen att söka sig fram andra vägar. Detta leder i sin tur till breddökade QRS – komplex med avvikande utseende. Störningar på höger skänkel betraktas som relativt godartade medan vänster – sidiga störningar föranleder vidare undersökning.
Kärlkramp (angina pectoris)
Hjärtmuskelcellerna fungerar som vilka muskler som helst, dvs de måste ha tillgång till bränsle och syre för att kunna arbeta.
Om man försöker springa fortare än man får fram syre till benmusklerna vet vi alla att det bildas mjölksyra i benmusklerna – och mjölksyra gör ont! Vid arbets–EKG undersökningen är det ju ofta mjölksyra i benmusklerna som gör att den testade ej orkar vidare!
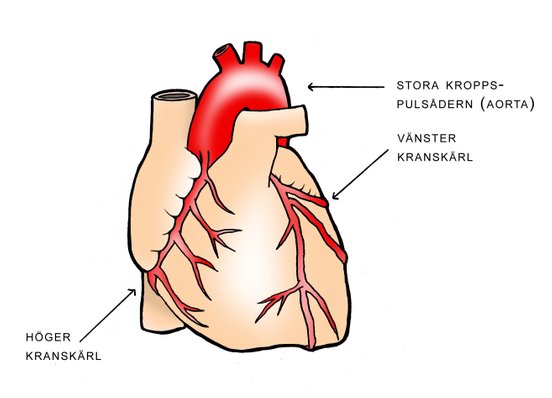
Hjärtat tar ej bränsle och syre från det blod som står i hjärtats hålrum (förmak och kamrar) utan försörjs via blodkärl på hjärtats yta-
Det stora blodkärl som lämnar vänster kammare för att leverera blod till hela kroppen kallas stora kroppspulsådern (aorta). De första grenar som avgår från kroppspulsådern är hjärtats kranskärl som ligger i en skåra på hjärtats yta mellan förmak och kammare. Från kranskärlen avgår sedan grenar som försörjer hela hjärtmuskeln med syre och bränsle.
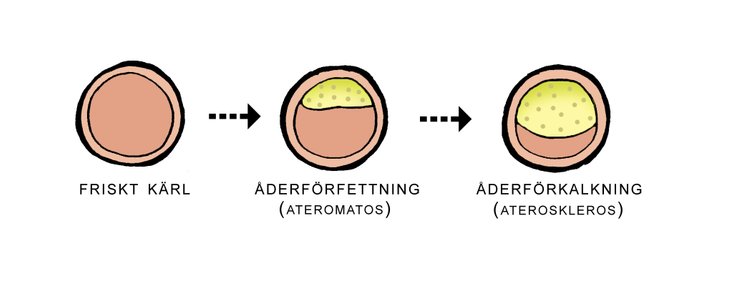
I unga år är kranskärlen och dess grenar helt öppna med mycket god transportkapacitet. Kärlets inre vägg täcks av en slät glatt yta (epitel). Med åren kan fett börja lagras in under den släta ytan varigenom hålet i kärlen minskar i diameter. Sådan fettansamling kallas för ateromatos och sammanhänger bl. a. med kolesterolnivån i blodet under lång tid samt övriga levnadsfaktorer. (Kost, motion, stress) och ärftliga faktorer. Med tiden kan åderförfettningen förkalkas och blir då en irreversibel förträngning och kärlet blir hårt och oelastiskt (ateroskleros).
Vid vila kanske den lilla öppna kärldiametern räcker till för att leverera tillräckligt med syre till den arbetande hjärtmuskeln men om arbetet för hjärtmuskeln ökar genom fysisk ansträngning eller stress kanske gränsen för möjlig syreleverans överskrids och det börjar bildas mjölksyra i hjärtmuskeln.
Detta innebär att det uppstår smärta centrals i bröstet och en tryckkänsla. Ibland sker också en utstrålning i vänster arm eller mer sällan upp mot halsen eller ut i höger arm. Avbryts ansträngningen minskar syrebehovet i hjärtmuskeln och mjölksyranivån där minskar och smärtan avtar. Många som har diagnostiserat trånga blodkärl har också tillgång till läkemedel som vidgar blodkärlen (nitroglycerin). Ett sådant anfall med ansamling av mjölksyra kallas kärlkramp (eller angina pectoris d. v. s. smärta i bröstet).
Tendens till trånga blodkärl i hjärtat kan ses vid ett arbets – EKG innan kärlkramps symtom uppstår. Den typiska EKG – förändringen är att ST – registreringen ligger tydligt under baslinjen (s. k. ST – linje sänkning ).
Hjärtinfarkt
Ordet infarkt innebär vävnadsdöd p. g. a. syrebrist och kan i princip drabba vilken kroppsdel som helst (t. ex. hjärninfarkt, tarminfarkt, njurinfarkt o. s. v.)Vid en hjärtinfarkt uppstår ett totalt stopp i ett kärl i hjärtat vilket innebär att den del av hjärtmuskeln som skall försörjas med syre via detta kärl får en plötslig total syrebrist.
Givetvis uppstår omedelbart en massiv mjölksyrabildning vilket ger centrala bröstsmärtor på samma sätt som vid ett kärlkrampsanfall. Skillnaden är att smärtan ej avtar om belastningen på hjärtat minskar eller om kärlvidgande medicin tillföres. Smärtan och vävnadsförstörelsen fortsätter.
En hjärtinfarkt kan uppstå direkt utan någon föregående historia med kärlkramps symtom men kan också vara en konsekvens av långvariga kärlkrampsbesvär. Utan EKG – registrering och/eller blodprov är det i det akuta läget ej möjligt att avgöra om det är fråga om ett kärlkrampsanfall eller hjärtinfarkt. Ett anfall med centrala bröstsmärtor som ej släpper med vila och tillförsel av kärlvidgande läkemedel måste alltid misstänkas vara en hjärtinfarkt!
Vid enstaka förträngningar på kranskärl eller större grenar från dessa kan man mekaniskt vidga kärlet med hjälp av hjärtkateter(”ballongdilatation”) eller göra en förbi – koppling genom att transplantera en blodåder från benet och koppla det förbi det trånga stället (”by – pass”).
Om det totala stoppet i ett blodkärl i hjärtat beror på en blodpropp (tromb) kan man idag, om den drabbade snabbt kommer till sjukhus, lösa upp proppen (’’trombolys’’).
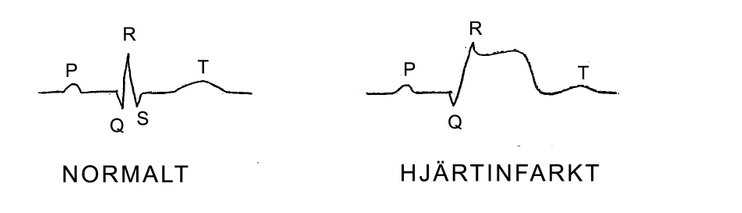
Vid en akut hjärtinfarkt ser man en klar höjning av ST-sträckan ovan baslinjen på EKG.
En stor hjärtinfarkt kan leda till en uttalad hjärtsvikt och att patientens liv ej går att rädda. En liten infarkt ger också smärta, men den drabbade har för övrigt inga uttalade symptom och kanske därför ej uppsöker sjukvården.
Det är således inte helt ovanligt att patienten vid en senare EKG – undersökning visar att denne tidigare haft en mindre hjärtinfarkt som läkt ut. Den döda muskelvävnaden har då ersätts med ärr- vävnad (bindväv) som ej kan leda till elektriska impulser. Detta kan i sin tur leda till felaktig elektrisk överledning i hjärtat eller extraslag.
Hjärtmuskelinflammation (MYOCARDIT).
Vid en hjärtmuskelinflammation drabbas själva hjärtmuskeln av en inflammatorisk process med svullnad. Medan både kärlkramp och hjärtinfarkt ger tydliga smärtsignaler är symptomen vid hjärtmuskelinflammationen betydligt beskedligare. Många känner ingenting medan andra upplever en konstig, obehaglig känsla i bröstet.
Det typiska symptomet vid en hjärtmuskelinflammation är istället en trötthetkänsla. Den svullna hjärtmuskeln gör att hjärtat inte pumpar blodet lika effektivt vilket gör att den fysiska prestationsförmågan minskar. Den drabbade upplever en ”formsvacka” och risken är att man istället för att vila tills inflammationen går över ökar träningen. Sannolikt har många unga idrottare som drabbats av en plötslig hjärtdöd just gjort detta misstag.
Även vid en akut hjärtmuskelinflammation ser man vid EKG en markant ST-höjning.
Symtomen, liksom att hjärtmuskelinflammationen vanligen drabbar en yngre åldersgrupp, gör att man kan skilja tillståndet från en hjärtinfarkt utan problem.
Vid de årliga hälsokontroller vi utfört på räddningspersonalen har vi påträffat ett flertal hjärtmuskelinflammationer utan att den drabbade angett några subjektiva besvär. Efter några veckors sjukskrivning med vila kan nytt EKG utföras och då har vanligen EKG – förändringen normaliserats.
För att undvika att drabbas av hjärtmuskelinflammation bör man inte träna fysiskt med en infektion i kroppen d. v. s. då man:
1.Har feber (feber – nedsättande mediciner skyddar på intet sätt!)
2.Inte har feber men upplever sjukdomskänsla med muskelvärk och svettning (många virus – infektioner ger inte särskilt hög feber).
Varför arbets–EKG?
Genom att utföra ett arbets–EKG kan man i ett tidigt skede upptäcka sjukliga förändringar i hjärtat som eventuellt kan påverka säkerheten vid en rökdykarinsats.
För att få ett så bra undersökningsmaterial som möjligt är det väsentligt att man når så hög arbetspuls som möjligt. Normalt uppnår vi ändå inte maxpuls vid arbets–EKG undersökningen. Vid en rökdykarinsats med tungt arbete under stress i varm miljö blir ofta arbetspulsen betydligt högre än vad som uppnås vid arbets–EKG!!
Många har under de gågna åren frågat om det inte är farligt att belasta sig så hårt som vi eftersträvar vid arbets–EKG undersökningen. Man bör då komma ihåg att man undersöks för en arbetssituation som kan innebära ännu större belastning!
Det viktigaste är att Du känner Dig frisk vid undersökningstillfället. För att försäkra oss om detta fyller Du i en hälsodeklaration innan undersökningen och dessutom genomförs alltid en läkarundersökning innan Du belastas!
Självfallet är det inte helt ofarligt att belasta sig så hårt som vi eftersträvar, men om det skall bli en komplikation är det bättre om den dyker upp under kontrollerade förhållanden än i samband med en rökdykarinsats där hjälpmöjligheterna är starkt begränsade och där kanske inte bara Ditt eget utan kamraternas liv kan hotas! Vid arbets–EKG undersökningen finns alltid syrgas och defibrillator att tillgå direkt liksom läkare!